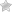Симптом Кохера. Характерные признаки аппендицита
Сложно переоценить важность своевременной диагностики острого аппендицита. Ведь игнорирование характерных признаков может стать причиной перитонита и привести к летальному исходу
Одним из них является симптом Кохера. Но он, к сожалению, наблюдается не у всех больных.
Описание симптома
Существует достаточно много признаков того, что у пациента началось воспаление аппендикса. Но одним из самых первых проявляется следующий симптом. Сначала боль возникает в эпигастральной области. Также ее называют подложечной. Она расположена сразу под мечевидным отростком – самым коротким участком грудины, к которому сходятся ребра впереди.
Симптом Кохера-Волковича заключается в том, что спустя 1-3 часа после появления болей человек отмечает, что они перемещаются в подвздошную область. Как правило, они локализируются внизу, в правой части брюшной стенки.
Чтобы облегчить состояние больные часто принимают такое положение: они ложатся на правый бок, ноги сгибают в коленях и подтягивают к животу.
Характерные признаки аппендицита
На начальных стадиях не все способны заподозрить возникшее воспаление аппендикса. Часто проблемы начинаются с чувства дискомфорта в области ЖКТ.
Появляются боли в эпигастральной области, иногда они локализируются в районе пупка. Это и есть симптом Кохера при аппендиците. Многие отмечают ощущения колик, вздутия живота и чувства распирания.
После выхода газов или дефекации состояние может ненадолго улучшиться.
Но боли усиливаются спустя 1-3 часа. Приступообразные ощущения сменяются постоянными. Боли носят распирающий и давящий характер. Дискомфорт перемещается вниз живота. При этом любое движение и нагрузка лишь ухудшают ситуацию. Боли обостряются при глубоких вдохах, кашле, ходьбе, езде на транспорте (при тряске). Это наблюдается в равной мере как у взрослых, так и у детей.
Локализация воспаленного отростка
Зная, что симптом Кохера наблюдается при остром аппендиците, можно диагностировать начало этого заболевания. Также по локализации болей можно понять, где именно находится этот орган.
При стандартном классическом варианте расположения он будет с правой стороны. Но если боль локализируется в другом месте, то, возможно, что он размещается иначе.
Об этом необходимо помнить при проведении диагностики.
Так, если боли сосредотачиваются в районе лона и нижней правой части живота, то может наблюдаться тазовое положение воспаленного органа. При его расположении в районе медиальной (средней) линии тела, неприятные ощущения будут локализироваться в районе пупка.
Достаточно редко наблюдаются боли в левой нижней части живота. Это значит, что аппендикс расположен нестандартно. Он вместе со слепой кишкой находится слева.
Диагностика
Для того чтобы определить аппендицит, мало знать лишь симптом Кохера. Существует ряд других признаков, по которым можно поставить точный диагноз. Так, пациент не может сесть из лежачего положения без посторонней помощи. Это называется симптомом Бейли.
Боли усиливаются при наклоне пациента влево. Это является также характерным признаком, названным симптомом Волковича. Состояние ухудшается и в том случае, если попытаться подвести к животу правую ногу.
Симптом Менделя заключается в том, что при поколачивании пальцами по передней части живота боли обостряются в его подвздошной правой части. Он оказывается положительным в 80% случаев.
Для определения начавшегося перитонита проводится несколько иная диагностика. Симптом Кохера определяется только на начальных стадиях заболевания. При развитии воспаления он уже не наблюдается.
Он наблюдается у 98% пациентов с начавшимся перитонитом.
След в медицине
Щвейцарский хирург Кохер первым определил, что воспаление аппендицита начинается с болей в подложечной области под мечевидным отростком. Он жил в XIX- начале XX века. Именно в его честь и был назван этот признак начала воспаления отростка слепой кишки.
Симптом Кохера наблюдается при обострении аппендицита. Поэтому так важна своевременная диагностика. Перемещение болей из эпигастральной в правую подвздошную область называют симптомом Кохера-Волковича.
Но в честь этого хирурга был назван не только указанный признак. Также известен среди эндокринологов симптом Кохера. Он заключается в том, что при взгляде вверх движение глазного яблока отстает от скорости перемещения верхнего века. При этом между краем радужки и верхней кожной складкой становится видна склера. Это является признаком токсичного диффузного зоба.
Определение болезни. Причины заболевания
Острый аппендицит — это быстро развивающееся воспаление червеобразного отростка (лат. appendix) слепой кишки.
Нет в хирургии заболевания более известного, чем острый аппендицит, но эта «известность» ни в коей мере не делает его простым и легким в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет вам, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелегкая, вариативная и основана прежде всего на опыте и интуиции врача.
Аппендикс представляет собой отходящую от стенки слепой кишки и слепо заканчивающуюся трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см.
Стенка аппендикса состоит из тех же 4 слоев, что и друге отделы кишечника, и толщина ее примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует. Еще менее столетия назад в научных кругах он считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой
Представьте, что вам завтра предстоит выступление на важной конференции, международный перелет, ну или ваша собственная свадьба. Вы здоровы и бодры, преисполнены грандиозных планов
И вдруг ночью (как правило, именно в это время суток) у вас внезапно развиваются боли в животе, тошнота, рвота, врач в приемном покое круглосуточной больницы устанавливает диагноз: острый аппендицит. Планы рушатся, вы оказываетесь на операционном столе. И это может случиться с любым человеком в любой момент. Возникает логичный и оправданный вопрос: а ежели он, этот несчастный отросток, и не нужен вовсе, не удалять ли его всем подряд заранее в определенном возрасте? Скажем, в детстве? Нет, не нужно. Опыт профилактической плановой аппендэктомии военнослужащим нацистской Германии в 30-х годах XX века показал, что в дальнейшем подвергшиеся операции люди гораздо чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом. Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей. Вероятнее всего, с учетом его расположения на границе тонкого и толстого кишечника, он является прежде всего органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение. Немного эпидемиологических сведений: заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в 2 раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет.
Говоря о причинах заболевания, предупредим сразу: семечки не винить! Одной, явной и безусловной причины развития острого аппендицита нет. Определенную роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации. В странах с высокой культурой потребления жареных подсолнечных семечек, как например, в России, данных о повышенной частоте развития острого аппендицита не выявлено. В детском возрасте причиной заболевания может явиться наличие гельминтов в толстой кишке с проникновением их в аппендикс с нарушением эвакуации из последнего.
Какой врач определяет и лечит остро протекающий аппендицит
Главное, что нужно знать об определении аппендицита — не существует единой клинической картины этого заболевания. При этом есть симптомы, которые встречаются наиболее часто:
- Болевые ощущения в правой нижней стороне живота. На самом деле, боль далеко не всегда локализируется именно тут. Она может ощущаться в районе желудка, печени, в левом боку, вокруг пупка или даже не «скапливаться» в одной точке, а ощущаться буквально везде. Но все же этот симптом принято ставить на первое место — ведь его достаточно легко заметить и сложно спутать с обычным вздутием.
- Синдром Щеткина-Блюмберга. Если медленно надавить на предполагаемое место воспаления, а затем резко отвести руку, боль становится сильнее, чем при нажатии. Этот метод позволяет более точно определить воспалительный процесс в брюшной полости, в том числе — аппендицит.
- Повышение температуры. Не сильное, обычно — до 37,5-38 градусов. Но резкое и достаточно стойкое.
- Тошнота и рвота. Рвота, как правило, одиночная, не зависит от приема пищи и совершенно не приносит облегчения.
- Напряженность мышц живота в правой нижней части живота.
Это самые распространенные симптомы, которые пациент может заметить самостоятельно. К сожалению, иногда аппендицит не сопровождается классическими признаками. Либо наоборот — при всей симптоматике воспаления аппендикса врачам приходится иметь дело с другой болезнью. Если ваше состояние резко ухудшилось, есть неприятные ощущения в животе и необычные жалобы, лучше немедленно обратиться к врачу.
Врач, который отвечает за лечение больных аппендицитом — хирург. Именно он проводит первичное обследование, назначает дополнительные анализы, составляет курс вспомогательного медикаментозного лечения и корректирует его по ходу восстановления.
Но до и после удаления аппендикса вы можете иметь дело и с другими докторами:
- врачи-диагносты, УЗИ-специалист, рентгенолог — на этапе диагностики;
- гастроэнтеролог, гепатолог, эндокринолог, невропатолог и целый ряд других — при наличии хронических болезней или развитии осложнений;
- гинеколог — на всех этапах лечения, если терапия требуется беременной женщине.
От того, насколько налажена коммуникация между этими специалистами зависит точность постановки диагноза и эффективность курса лечения.
Аппендицит с острейшими проявлениями воспаления считается хирургической патологией. При воспалении в органе быстро возникает гнойный очаг и если вовремя не удалить червеобразный отросток, то он прорвется, и вся гнойная масса выйдет наружу и тогда потребуется обширное хирургическое вмешательство. Поэтому идти при возникновении подозрений на воспаление аппендикса за получением консультации необходимо к врачу хирургу. Указать на острую стадию аппендицита могут такие признаки:
- Боль, появляющаяся сначала в верхней половине живота и затем через несколько часов смещающаяся в правую подвздошную область, то есть практически вниз.
- Тошнота, возможны диспепсические расстройства, нередко фиксируется подъем температуры.
- Рвота, чаще всего она однократная.
- При выраженной воспалительной реакции в органе присоединяются признаки интоксикации организма.
Врач выставляет диагноз не только на основании сбора анамнеза у пациента и осмотра. Для того чтобы точно определить все изменения и установить диагноз обязательно берутся анализы крови и мочи, при возможности проводится инструментальное обследование. Аппендицит подтверждается и посредством различных тестов, методикой проведения которых должен в совершенстве владеть любой опытный врач – хирург.
По анализу крови можно выявить различные патологии. Поэтому при воспалении аппендикса проводится общий анализ крови. Определение воспаления происходит по таким показателям:
- Уровень лейкоцитов. Повышение уровня лейкоцитов в крови говорит о наличии воспаления.
- СОЭ. Увеличение скорости оседания эритроцитов свидетельствует о воспалении.
Анализ мочи при аппендиците позволяет выявить воспаление в организме. При тазовом расположении аппендикса может измениться характер мочеиспусканий и состав мочи. В таком случае наблюдается повышение уровня лейкоцитов, эритроцитов, белка и бактерий в моче.
Определение показателей мочи помогает при дифференциальных диагностических исследованиях. С его помощью специалисты исключают мочекаменную болезнь и другие патологии мочеполовой системы.
Хирургия. Шпаргалка.
13.01.2012 18087
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Острый аппендицит
*Симптом Кохера — локализация болей в первые час в эпигастрии или по всему животу, а впоследствии – в правой подвздошной области. *Симптом Ровзинга– появление болей в правой подвздошной области при нанесении толчков в зоне нисходящей кишки в левой подвздошной области. *Симптом Воскресенского – возникновение болей при скольжении руки от эпигастрия в правую подвздошную область. *Симптом Ситковского – усиление боли в положении больного на левом боку. *Симптом Бортомье-Михельсона – усиление боли при пальпации правой подвздошной области в положении больного на левом боку. *Симптом Образцова – при пальпации в правой подвздошной области в положении больного на спине боли усиливаются при поднятии больным выпрямленной правой ноги. *Симптом Коупа — усиление боли в правой подвздошной области при ротационных движениях правой ногой. *Симптом Думбадзе — усиление боли в правой подвздошной области при пальпации пупочного кольца.
Острый холецистит
*Симптом Грекова-Ортнера – болезненность при поколачивании ребром ладони по правой реберной дуге. *Симптом Захарьина – боль при поколачивании или надавливании на область проекции желчного пузыря. *Симптом Образцова – резкая боль при введении кисти руки в область правого подреберья. *Симптом Керра – болезненность при вдохе во время пальпации правого подреберья. *Симптом Мерфи – исследуется в положении больного лежа на спине. Кисть левой руки кладут так, чтобы большой палец размещался в области проекции желчного пузыря, а кисть – по краю реберной дуги. Больного просят глубоко вдохнуть, но это больной сделать не может из-за резкого усиления болей. *Симптом Мюсси – болезненность при надавливании пальцем над ключицей между передними ножками m.sternocleidomast.
Ущемленные грыжи живота
*Симптом Валя – над местом препятствия пальпаторно определяется вздутая петля кишки с высоким тимпанитом над ней. *Симптом Обуховской больницы – ампула прямой кишки пустая, анус зияет (характерен при завороте, узлообразовании сигмовидной кишки) *Симптом Цеге-Мантсифеля – при ущемлении сигмовидной кишки с клизмой удается ввести не более 0,5-1 л жидкости.
Острый панкреатит
*Симптом Холстеда — цианоз кожи живота. *Симптом Мондора – мраморно-фиолетовые пятна на коже туловища. *Симптом Грюивальла – резкий цианоз пупка. *Симптом Гобье — тимпанит в эпигастральной области по ходу поперечно-ободочной кишки. *Симптом Воскресенского – отсутствие пульсации брюшного отдела аорты в эпигастрии. *Симптом Мейо-Робсона – болезненность при надавливании в области левого реберно-позвоночного угла. *Симптом Губергрица – болезненность при надавливании на 6 см вверх и влево от пупка. *Симптом Дежардена – болезненность при надавливании на 6 см вверх и вправо от пупка.
Прободная язва
*Симптом Дьелафуа – острые, «кинжальные» боли в эпигастральной области. *Симптом Чугуева – поперечная складка кожи на уровне или выше пупка. *Симптом Грекова – брадикардия в первые часы после прободения. *Симптом Спижарского – при перкуссии – высокий тимпанит в эпигастральной области и притупление в боковых отделах живота. *Симптом Кларка – исчезновение печеночной тупости или уменьшение ее размеров как результат попадасния газа в брюшную полость. *Симптом Гюстена – прослушивание сердечных тонов до уровня пупка. *Симптом Куленкампфа – при пальцевом исследовании per rectum выявляется нависание передней стенки прямой кишки, резкая болезненность в дугласовом пространстве.
Острое желудочно-кишечное кровотечение
*Симптом Бергмана – исчезновение болей вслед за начавшимся кровотечением (при язвенной болезни). *Симптом М лори-Вейса – остро возникающие продольные разрывы слизистой гастрального отдела желудка с переходом на пищевод _с повреждением подслизистого сосудистого сплетения).
Почечная колика
*Симптом Лорин-Эпштейна – при потягивании за яичко отмечается усиление болей. *Симптом поколачивания – боль возникает или усиливается при нанесении коротких ударов по поясничной области в проекции почек. *Симптом Ллойда – при перкуссии в области проекции почки отмечается болезненность в бедре.
Диагностические нюансы
Обычно болезнь не вызывает трудностей в диагностировании. Аппендицит определяют на основании его характерных признаков, к числу которых относятся положительные симптомы Ровзинга, Ситковского и др.
Так, при определении последнего, боль справа в подвздошной области усиливается, когда пациент лежит на левом боку. По наблюдениям Ситковского, нагнетание боли связано с тем, что слепокишечный отросток растягивается и его деформация вызывает болевой синдром. Боль усугубляется и натяжением брыжейки этого отростка.
А симптом Ровзинга при аппендиците характеризуется появлением боли в правой подвздошной области, если врач производит толчкообразную пальпацию в проекции латерального канала, в левой части живота (слева направо).
Приведенные ниже признаки также относятся к наиболее значимым:
- Симптом Бартомье — Михельсона – появление боли при пальпации слепой кишки, если пациент лежит на левом боку.
- Симптом Образцова – нарастание боли при осуществлении давления на слепую кишку, с одновременной попыткой поднять выпрямленную правую ногу.
Последствия острого аппендицита
Осложнения аппендицита разделяются на две группы:
- Дооперационные. Их причины:
- Больной протянул с обращением за медицинской помощью.
- Лечащий врач неправильно установил диагноз.
- Операция была проведена с ошибками.
- Воспаление дало начало новым заболеваниям или развитие хроническим.
- Послеоперационные. Их причины:
- Несоблюдение рекомендаций доктора после операции.
- Воспаление операционной раны.
- Воспаление рядом расположенных органов, брюшины.
Таким образом, аппендицит — не самый опасный воспалительный процесс, который можно легко устранить оперативным путем. Страшны следующие его осложнения:
- Перфорация — ранний тип осложнения, развивающийся на пару с перитонитом. Характеризуется как гнойное расплавление стенок аппендикса и излитие гноя в брюшную полость.
- Аппендикулярный инфильтрат — развивается у больных, поздно обратившихся за помощью. Это распространение воспаления с отростка на соседние органы.
- Аппендикулярный абсцесс — редкая форма осложнения. Это гнойное воспаление в правой повздошной области, между петлями кишечника, под диафрагмой, в забрюшинном пространстве.
- Пилефлебит — тяжелое гнойно-септическое воспаление воротовой вены печени, при котором образуется множество гнойников. Опасно летальным исходом.
- Перитонит — воспаление брюшины.
- Кишечные свищи — следствие ошибок при операции. Это случайное поражение кишечных петель при удалении аппендикса.
Мы разобрали, при каком заболевании наблюдается симптом Ситковского, Образцова, Воскресенского и проч. Как вы убедились, с помощью данных диагностик можно легко и быстро определить у больного аппендицит.
Сложно переоценить важность своевременной диагностики острого аппендицита. Ведь игнорирование характерных признаков может стать причиной перитонита и привести к летальному исходу
Одним из них является симптом Кохера. Но он, к сожалению, наблюдается не у всех больных.
Перитонит
Лицо Гиппократа Мерттвенно-бледное с синюшным оттенком кожа лица, глубоко запавшие глаза, тусклые роговицы, заострённый нос. Наблюдают у больных с тяжёлым острым перитонитом, кишечной непроходимостью.
Симптом Менделя Боль, возникающая при лёгком постукивании кончиками пальцев по передней брюшной стенке признак раздражения брюшины.
Симптом Сейля Ослабление дыхания на стороне острого воспаления брюшины, возникает при ограничении движения диафрагмы.
Симптом Тренделенбурга Резко напряжённая передняя брюшная стенка с подтянутыми к паховым отверстиям яичками. Наблюдается при перитоните.
Правило Коупа Если сильная острая боль в животе, возникающая на фоне полного благополучия, продолжается более 6 ч требуется срочная операция. Причина боли острое хирургическое заболевание.
Правило Лежара Поводом для экстренной операции на органах брюшной полости являются три признака, изменяющиеся в течение ближайшего часа: нарастание боли, учащение пульса и раздражение брюшины.
Синдром перитонеальный Отставание в акте дыхания брюшной стенки. Напряжение мышц брюшной стенки. Симптом Щёткина-Блюмберга. Эксудат в брюшной полости.
Грыжи
1 симптом ЛотоцкогоПри очень широких грыжевых воротах пальцем, введённым в паховый канал, удаётся пальпировать стенку толстой кишки в виде мягкой складки, увеличивающейся при натуживании больного. Определяют при скользящей грыже толстой кишки.
2 симптом Лотоцкого Позывы к мочеиспусканию при исследовании грыжевых ворот. Определяют при скользящей грыже мочевого пузыря.
Грыжа Майдля Ретроградное ущемление брыжейки, кишки, находящейся в брюшной полости, а не в грыжевом мешке, с развитием гангрены внутрибрюшной петли.
Грыжа Рье Ущемление петли тонкой кишки в ретроцекальном пространстве.
Грыжа Ложье Грыжа проходит через щель жимбернатовой связки.
Грыжа РихтераПристеночное ущемление кишечной петли, в грыжевом мешке ущемляется только часть окружности кишечной стенки, чаще противоположная линии прикрепления брыжейки.
Грыжа Трейца (околодвенадцатиперстная) Внутренняя (ложная) грыжа, связанная с ущемлением кишки в трейцевом канале.
Грыжа Литтре Грыжа (чаще паховая или бедренная), содержащая в грыжевом мешке дивертикул Меккеля. Он может находится в грыжевом мешке в свободном состоянии, может быть сращен с ним или ущемлён в грыжевом кольце.
Синдром Лорта-Якоба Сочетание дивертикула пищевода, диафрагмальной грыжи и ЖКБ.
Грыжа Шмерла Выпадение студенистого ядра из межпозвоночного диска со сдавлением нервных корешков. Симптомокомплекс зависит от локализации грыжи. Нередко передние грыжи протекают бессимптомно, а задние сопровождаются явлением радикулита.
Симптом Хаушипа Режущая острая боль в нижней конечности поражённой стороны при ущемлённой бедренной грыже.
Симптомы при Острой кишечной непроходимости
- Триада Дельбе (Delbet) – характерный признак заворота кишок, при котором в животе быстро накапливается жидкость (накопление жидкости определяется при перкуссии), возникает метеоризм (вздутие живота; см статью «Оценка Пальпации и Перкуссии Живота») и обильная рвота жидкостью (при этом рвотные массы не имеют кишечного запаха)
- Симптом «Обуховской больницы (или симптом И.И. Грекова) – симптом заворота сигмовидной кишки. Определяется при ректальном исследовании. Характеризуется снижением тонуса сфинктера, пустой ампулой прямой кишки, а также наличием наполненной жидким содержимым ампулы прилежащей к сигмовидной кишке петли кишечника (определяется пальпаторно)
- Симптом Цеге-Мантейфель – симптом заворота сигмовидной кишки. При постановке клизмы невозможно ввести большое количество жидкости (до 600 мл)
- Симптом Руша – указывает на инвагинацию кишечника. Характеризуется возникновением болевых схваток и тенезмов (позывов к дефекации) при пальпации колбасовидного уплотнения кишечника (если непроходимость обусловлена опухолевым процессом, этот симптом отрицательный)
- Симптом Крювелье – симптом инвагинации кишечника. У больного отмечаются схваткообразные боли в животе, тенезмы. В кале присутствует кровь или слизь, окрашенная кровью
- Симптом Валя – симптом кишечной непроходимости. Определяется при перкуссии. Характеризуется высоким темпанитом в области вздутия при плотном, неподвижном конгломерате кишечника при непроходимости тонкой кишки. Для раздутой петли толстой кишки определяется низкий темпанит
- Симптом Бувре (симптом Бувре-Куссмауля) – позволяет определить уровень кишечной непроходимости. При вздутии слепой кишки участок непроходимости находится в ободочной кишке, если слепая кишка в спавшемся состоянии – в тонкой кишке
- Симптом Грекова (симптом «Обуховской больницы») – симптом непроходимости тонкой кишки в конечном отделе. Характеризуется видимой перистальтикой петли кишечника (симптом «сельдей в бочке»). Возникает после поглаживания живота или спонтанно.
- Симптом Стокса – симптом воспаления органов брюшной полости, указывающий на развитие паралитической кишечной непроходимости. У больного отмечается пульсация живота в правой околопупочной области
- Симптом Бейли-Лотисена – симптом паралича кишечника, характеризующийся отсутствием перистальтических шумов
- Симптом Спасокукоцкого – симптом паралича кишки. При аускультации определяется звук резонанса падения капли жидкости в растянутой газами полости петли кишки, на дне которой находится жидкость
Диагностика
Для того чтобы определить аппендицит, мало знать лишь симптом Кохера. Существует ряд других признаков, по которым можно поставить точный диагноз. Так, пациент не может сесть из лежачего положения без посторонней помощи. Это называется симптомом Бейли.
Боли усиливаются при наклоне пациента влево. Это является также характерным признаком, названным симптомом Волковича. Состояние ухудшается и в том случае, если попытаться подвести к животу правую ногу.
Симптом Менделя заключается в том, что при поколачивании пальцами по передней части живота боли обостряются в его подвздошной правой части. Он оказывается положительным в 80% случаев.
Для определения начавшегося перитонита проводится несколько иная диагностика. Симптом Кохера определяется только на начальных стадиях заболевания. При развитии воспаления он уже не наблюдается. Если пациенту надавить на правую подвздошную область и резко отнять руку, то после этого боль усиливается. Этот признак носит название симптома Щеткина-Блюмберга. Он наблюдается у 98% пациентов с начавшимся перитонитом.
Симптомы сосудистых заболеваний
Поражения сосудов довольно большая проблема и многие люди не могут решиться на поход к врачу. Мы собрали несколько симптомов при некоторых ангиопатиях, которые помогут вам решиться на дальнейшее обследование и лечение.
- С-м Тренделенбурга возникает при варикозной болезни, когда венозные клапаны плохо функционируют или не функционируют вовсе. Больного просят лечь и поднять поражённую ногу вверх пока сосуды не опустошаются. Затем подкожную вену зажимают пальцем и предлагают пациенту быстро занять вертикальное положение. Если патология имеет место, при отнятии пальцев венозные сосуды тут же наполняются.
- Проба Мошковича – при снятии эластичного бинта скорость нарастания гиперемии и её интенсивность намного меньше на больной ноге, чем на здоровой. Эта проба выявляет облитерирующую ангипопатию.
- С-м Гаккенбруха-Сикара – при покашливании определяется толчок во время пальпации бедренной вены. Это положительный симптом, который информирует о наличии недостаточности клапанного аппарата.
- С-м, или проба Казаческу. С помощью данной пробы выявляется тромбоолитерирующая патология артерий. Вдоль всей ноги проводится черта тупым предметом. Там, где кровообращение нарушено покраснение линии обрывается.
- С-м Дельбе-Пертеса. В верхней трети бедра накладывается эластичный бинт, который препятствует оттоку крови по венам. При нахождении в таком состоянии несколько минут, обычно от 3 до 5, если наполнение вен кровью уменьшится, значит, глубокие сосуды проходимы, если произойдёт наполнение, можно говорить о глубокой венозной патологии.
На самом деле для определения венозной и артериальной недостаточности существует много методов и симптомов, которые менее значимы, поэтому описывать их мы не будем.
Лето приносит нам не только радость и веселье, но и травмы. Как выявить то или иное повреждение? Помогут симптомы, которые мы приводим ниже: Симптомы при возникновении травм
Боль появляется при осторожном сдавливании костей таза в поперечном направлении (там, где расположены гребни подвздошных костей). С-м Гориневской, или симптом «прилипшей пятки». Это признак перелома верхней ветви лобковой кости
Проявления его заключаются в том, что пациент не может поднять ногу в вытянутом положении, а непременно подтягивает её к туловищу. Если ногу поднимает кто-то другой, пациент с лёгкостью удерживает её самостоятельно.